Pille und Thrombose

Medizinisch geprüft von
Dr. med. Emily WimmerLetzte Änderung: 18 Juli 2019
Wie hoch ist das Risiko einer Thrombose bei Einnahme der Pille?
Seit die Antibabypille vor über 50 Jahren eingeführt wurde, greifen immer mehr Frauen im gebärfähigen Alter auf diese Methode der hormonellen Verhütung zurück. Mittlerweile gibt es unzählige verschiedene Pillen mit unterschiedlichen Zusammensetzungen. Die heute verfügbaren Präparate führen deutlich seltener zu Nebenwirkungen als ihre Vorgänger. Die Einnahme einer Antibabypille erhöht jedoch weiterhin das Risiko für Thrombosen.
Was aber sind Thrombosen genau und was hat die Pille damit zu tun? ZAVA beantwortet die wichtigsten Fragen zum Thema Pille und Thrombose.
Häufig bei ZAVA angefragte Antibabypillen
Was ist Thrombose?
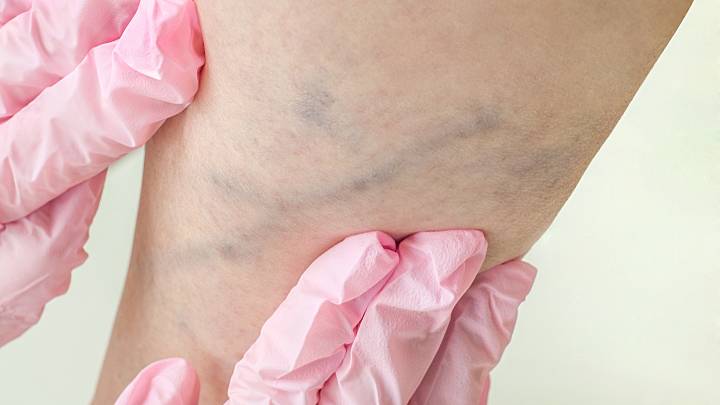
Eine Thrombose liegt vor, wenn sich in einem Blutgefäß ein Blutgerinnsel (Thrombus) bildet. Dieses Blutgerinnsel besteht aus Blutplättchen (Thrombozyten), weiteren Blutzellen, die sich in dem Gerüst der Blutplättchen verfangen, und aktivierten Gerinnungsbestandteilen des Blutes (z.B. Fibrin). Von einer Thrombose sind in der großen Mehrheit der Fälle venöse Gefäße betroffen (also solche, die das Blut zum Herzen zurückführen), und zwar bevorzugt die tiefen Bein- und Beckenvenen. Man spricht dann von einer tiefen Venenthrombose (TVT).
TVTs können unbemerkt ablaufen. Meist zeigen sich jedoch einige Symptome. Bei einer TVT im Bein wird das betroffene Bein meistens dick, rot und überwärmt. Es besteht ein Schweregefühl und eventuell auch Schmerzen, die auch nur beim Gehen auftreten können.
Tiefe Venenthrombosen sind aus verschiedenen Gründen gefährlich. Teile des Thrombus können sich lösen, und zu einer Lungenembolie führen. Eine Lungenembolie kann dramatisch verlaufen und sogar den Tod zur Folge haben.
Lokal am Ort der tiefen Venenthrombose kann die Thrombose zu einem Funktionsverlust des tiefen Venennetzes führen. In Folge dessen behält das betroffene Bein oft eine starke Neigung zum Anschwellen zurück. Es müssen unter Umständen lebenslang Kompressionsstrümpfe getragen werden. Dies bezeichnet man als postthrombotisches Syndrom, das sich durch Schwellungen, Verhärtungen, Schmerzen und Ulzerationen äußern kann.
Von einer TVT zu unterscheiden sind oberflächliche Venentzündungen (Thrombophlebitiden), die relativ harmlos sind, sowie arterielle Gefäßverschlüsse, bei denen sich – wie der Name sagt – ein arterielles Gefäß verschließt. Ein arterieller Gefäßverschluss, der in manchen Fällen auch als arterielle Thrombose bezeichnet wird, gefährdet das Gebiet, das durch die betroffene Arterie versorgt wird (z.B. das Bein).
Wer bekommt eine Thrombose?
Die Entstehung einer Thrombose wird durch die sogenannte Virchow-Trias beschrieben. Die Virchow-Trias beinhaltet folgende drei Faktoren: Herabgesetzte Strömungsgeschwindigkeit des Blutes, Wandunregelmäßigkeiten im Blutgefäß und eine erhöhte Gerinnungsfreudigkeit des Blutes. Je mehr dieser drei Faktoren vorliegen, desto höher ist die Wahrscheinlichkeit, eine Thrombose zu bekommen.
Eine herabgesetzte Strömungsgeschwindigkeit wird beispielsweise durch längere Immobilität, z.B. aufgrund von langem Sitzen in Bus oder Flugzeug auf Reisen, oder auch bei Krankheit sowie durch erweiterte Gefäße wie Krampfadern verursacht. Wandunregelmäßigkeiten im Blutgefäß können durch Verletzungen, Quetschungen oder Operationen entstehen oder entzündlicher oder degenerativer Natur wie Arteriosklerose sein. Die Gerinnungsfreudigkeit des Blutes wird durch sehr viele Faktoren beeinflusst. Genetisch bedingt können Störungen vorliegen, die eine erhöhte Gerinnungsbereitschaft des Blutes bewirken. Dazu zählen z.B. eine Faktor-V-Mutation oder eine APC Resistenz. Aber auch durch unzureichende Flüssigkeitsaufnahme kann das Blut eine erhöhte Gerinnungsfreudigkeit aufweisen, es wird dann bildlich „dickflüssiger“ und gerinnt dadurch leichter.
Auch die Antibabypille beeinflusst die Blutgerinnung, indem sie ebenfalls die Gerinnungsfreudigkeit des Blutes erhöht. Zu den Risikofaktoren für eine Thrombose gehören neben der Antibabypille eine bereits aufgetretene Thrombose in der Vorgeschichte, Rauchen, Übergewicht, Bewegungsmangel, Flüssigkeitsmangel, bestimmte Herzrhythmusstörungen u.v.m.
Warum erhöht die Pille das Thromboserisiko?
Die Antibabypille verändert den Stoffwechsel der Gerinnungsfaktoren in der Leber so, dass das Gleichgewicht zwischen gerinnungsfördernden Stoffen im Blut und gerinnungshemmenden Faktoren etwas in die Richtung der gerinnungsfördernden Faktoren verschoben wird. Die heute verfügbaren kombinierten Antibabypillen sind sehr niedrig dosiert. Die Östrogendosierung liegt – abhängig vom Präparat – meist zwischen 20 und 35 Mikrogramm pro Tablette, sodass die Östrogendosierung heutzutage nicht mehr ausschlaggebend für Unterschiede in der Risikoerhöhung für Thrombosen zwischen den verschiedenen Pillen verantwortlich ist.
Vielmehr wurde in verschiedenen Studien deutlich, dass das jeweils verwendete Gestagen (die zweite hormonelle Komponente neben dem Östrogen) ausschlaggebend ist dafür, wie stark die jeweilige Pille das Thromboserisiko erhöht.
Prinzipiell erhöht jede kombinierte Antibabypille das Thromboserisiko der Anwenderin im Vergleich zu einer gleichaltrigen, gesunden Frau, die keine Antibabypille einnimmt.
Verwendetes Gestagen und Anzahl von TVT (tiefe Venenthrombose) unter 10.000 Anwenderinnen pro Jahr:
- Keine kombinierte hormonelle Verhütung: 2 Anwenderinnen
- Levonorgestrel, Norethisteron oder Norgestimat: 5 bis 7 Anwenderinnen
- Ethonogestrel oder Norelgestromin: 6 bis 12 Anwenderinnen
- Drospirenon, Desogestrel oder Gestoden: 9 bis 12 Anwenderinnen
- Chlormadinonacetat, Dienogest oder Nomegestrol: Genaue Zahl noch unklar
Es ist also zu erkennen, dass Präparate der sogenannten vierten Generation mit z.B. Drospirenon das Risiko, an einer TVT zu erkranken, im Vergleich zu gesunden Frauen, die keine Pille einnehmen, in etwa verfünffachen. Auch gegenüber Levonorgestrel-haltigen Pillen wird das TVT-Risiko deutlich erhöht, auf das etwa doppelte.
Gleichzeitig ist an den Zahlen zu erkennen, dass absolut gesehen auch unter Einnahme einer Antibabypille mit vergleichsweise höherem Venenthrombose-Risiko nur sehr selten Thrombosen eintreten. Dies gilt jedoch nur für grundsätzlich gesunde Frauen. Bei verschiedenen Vorerkrankungen oder Verhaltensweisen wie rauchen kann das Risiko weiter ansteigen. Eine Schwangerschaft würde zum Vergleich das Thromboserisiko für die Dauer der Schwangerschaft und des Wochenbetts stärker erhöhen, als eine Pille der vierten Generation.
Steigt die Thrombosegefahr, wenn man die Pille über viele Jahre einnimmt?
Allgemein gilt, dass das Risiko für eine tiefe Venenthrombose unter Einnahme der Pille während des ersten Jahres der Einnahme eines Präparates am größten ist. Das Risiko sinkt dann wieder, es bleibt aber immer noch höher als bei gesunden Frauen, die keine Pille einnehmen. Diese Dynamik macht deutlich, dass die Antibabypille, wenn nicht unbedingt nötig (z.B. wegen einer Operation, Kinderwunsch, Unverträglichkeit), nicht immer wieder abgesetzt werden sollte, um nach einigen Wochen erneut mit der Pilleneinnahme zu beginnen. Bei jedem Neubeginn der Pilleneinnahme nach einer längeren Pillenpause ist das Thromboserisiko für die Dauer von etwa einem Jahr deutlicher erhöht. Dies gilt selbstverständlich nicht für die 7-tägige Pillenpause, in der die Abbruchblutung erfolgt.
Muss man auf die Pille verzichten, um Thrombosen zu vermeiden?
Eine tiefe Venenthrombose bleibt bei gesunden, jungen Frauen ohne weitere Risikofaktoren auch unter Einnahme der Antibabypille ein seltenes Ereignis. Frauen ohne weitere Risikofaktoren für eine TVT, die bereits eine Pille einnehmen und diese gut vertragen, sollten nicht in Panik geraten und vorschnell auf ein Präparat umsteigen, dass eine niedrigere Risikoerhöhung bewirkt. „Pillenanfängerinnen“, die zum ersten Mal mit der Einnahme einer Antibabypille beginnen und aus medizinischer Sicht keine Kontraindikationen für die Einnahme der Pille aufweisen, sollten jedoch – sofern individuell möglich – zunächst mit einem Levonorgestrel-haltigen Präparat beginnen. Bei Unverträglichkeit kann später immer noch auf ein anderes Präparat umgestiegen werden unter Inkaufnahme des erhöhten Thromboserisikos.
Auf eine kombinierte hormonelle Verhütung sollten jedoch solche Frauen verzichten, die weitere Risikofaktoren für eine tiefe Venenthrombose aufweisen. Diese Frauen können stattdessen auf alternative Verhütungsmethoden zurückgreifen. Zu den Risikofaktoren zählen unter anderem
- Rauchen
- Starkes Übergewicht
- Manche Formen der Migräne
- Diabetes mellitus
- Fortgeschrittenes Alter
- Mutationen im Gerinnungssystem des Blutes, die zu erhöhter Gerinnungsneigung führen
- Eine bereits stattgehabte TVT, Herzinfarkt oder Schlaganfall
- Eine positive Familienanamnese für Thrombosen und weitere Gefäßerkrankungen
In jedem Fall ist ein ausführliches ärztliches Gespräch vor der ersten Verschreibung der Antibabypille notwendig, um über die Risiken einer hormonellen Verhütung zu informieren und in einer ärztlichen Anamnese zu überprüfen, ob die Patientin für die Einnahme der Antibabypille in Frage kommt.
Häufig bei ZAVA angefragte Antibabypillen

Dr. med. Emily Wimmer ist seit 2015 eine unserer deutschen Ärzte bei ZAVA. 2009 schloss sie ihr Studium der Humanmedizin an der Universität zu Lübeck ab. Danach arbeitete sie in der Abteilung für Hämatologie und Onkologie an der MedUni Wien sowie als Assistenzärztin in Hamburg bzw. Prüfärztin am Hamburger Institut für Versorgungsforschung in Dermatologie. Seit 2020 arbeitet Sie zudem in Teilzeit in einer Hausarztpraxis in Hamburg.
Lernen Sie unsere Ärzte kennenLetzte Änderung: 18 Juli 2019
-
Klinische Pathophysiologie, 9. Auflage 2006, Thieme Verlag, Hrsg. W. Siegenthaler und H. E. Blum
-
Deutsches Ärzteblatt; Artikel „Hormonale Kontrazeption – was, wann, für wen?“; Autoren: Inka Wiegratz, Christian J. Thaler; Veröffentlichung: Heft 28-29 Juli 2011;, Online: www.aerzteblatt.de, aufgerufen am 15.11.15
-
Arastéh, K., Bieber, C., Brandt, R., & Chatterjee, T. T. (2012). Duale Reihe Innere Medizin. H. W. Baenkler (Ed.). Georg Thieme Verlag.
-
DeSancho, M. T. (2014). Risk of venous thrombosis varies with different types of combined oral contraceptives. Evidence Based Medicine, 19(2), e11-e11.
-
PubMed: „Combined oral contraceptives: the risk of myocardial infarction and ischemic stroke“, Autoren: u.a. Rachel E.J. Roach, Frans M Helmerhorst; Veröffentlichung: 27.08.15; aufgerufen am 15.11.15























